最新新冠病毒的研究,迄今最大规模样本分析,钟南山团队出品。
这篇刚刚预印发布的论文中,钟南山及其研究团队分析了1099病例后,得出最新感染新冠病毒患者的临床表现:
只有43.8%在早期表现出了发热症状,但住院后出现发热症状的占87.9%。他们还在论文中指出,检测新冠感染患者病例,不能过分侧重于是否发烧。

钟南山团队还在论文中披露如下研究结论:
一些感染患者中却存在正常的放射学表现,仅靠CT确诊新冠病毒感染准确率为76.4%;
疾病潜伏期中位数只有3天,最长达到了24天,不能排除“超级传播者”的存在;
通过胃肠道分泌物的传播可能在病毒的快速传播中起了作用,这也意味着粪口传播也是有可能的…
而且,他们也在论文中断开了新冠病毒与肺炎的联系,而是把这一病症称之为2019-nCoV ARD,新冠病毒急性呼吸道疾病。
因为他们得出结论,肺炎与否,不必纳入临床症状…
这些结论基本上刷新了当前对新冠病毒的认知,对抗击新冠病毒带来了新的参考,也是钟南山团队在新冠病毒疫情以来首次以论文形式发表研究成果。
所以这究竟是一篇怎样的论文?通过哪些样本案例?如何得出上述结论?
迄今最大规模的临床样本分析
2月9日,钟南山团队在论文预印本网站“medrxiv”发布最新论文,披露了这些研究成果。
题为Clinical characteristics of 2019 novel coronavirus infection in China。

没有精致的排版, 只有密密麻麻的文字,对2019-nCoV ARD的临床特征 (实验室确诊病例)进行了回顾性研究。

实验数据
在实验数据方面,是迄今为止最大的样本。
包括截至1月29日,来自31个省级行政区的552家医院,共计1099例患者样本。
对潜伏期定义为:从接触传播源到出现症状的时间。
流行病学特征(包括近期接触史)、临床症状和体征,以及实验室检查结果,都是从电子病历中提取。
放射学评估,则包括胸部X光或计算机断层扫描。
实验室评估,包括全血细胞计数、血液化学、凝血测试、肝肾功能、电解质、C反应蛋白、降钙素、乳酸脱氢酶和肌酸激酶。
2019-nCoV ARD的严重程度,即是否重症,根据国际社区获得性肺炎指南来确定。
主要的复合终点是进入重症监护病房(ICU),机械通气或死亡。次要终点包括死亡率,从症状发作到复合终点的时间及其每个组成部分。
他们也在论文中指出,由于临床观察仍在进行中,因此未将固定时间范围(即28天内)应用于这些终点。
统计方法
论文中,根据美国胸科协会入院指南,将患者分为严重和非严重的2019-nCoV ARD。
其中,连续变量以均值和标准差,或中位数和四分位距(IQR)表示。分类变量被总结为每个类别中的计数和百分比。
检验方面,连续变量采用Wilcoxon秩和检验,分类变量适当采用卡方检验和Fisher精确检验。
对于住院病例中复合终点的风险和潜在风险因素的分析,采用的是Fine-Gray竞争风险模型,其中恢复是竞争风险。
灵敏度分析,则是采用Cox比例风险模型。
潜在的危险因素包括接触史、年龄、异常的放射学和实验室检查结果,以及并发症的发展。
此外,他们还将具有统计学意义的危险因素,例如性别和吸烟状况纳入了最终模型。
重新审视新冠病毒感染患者
人口及临床特征
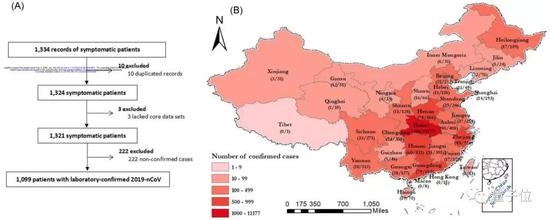
在论文分析样本的截止时间1月29日,所有1324名患者中,222人(16.8%)有疑似诊断,因此被排除在外。
由于原报告的不完整性,缺少3例患者的核心数据集(包括临床结果和症状),因此报告从31个省(市)的552家医院中筛选出了1099例2019-nCoV ARD患者,如下图所示。
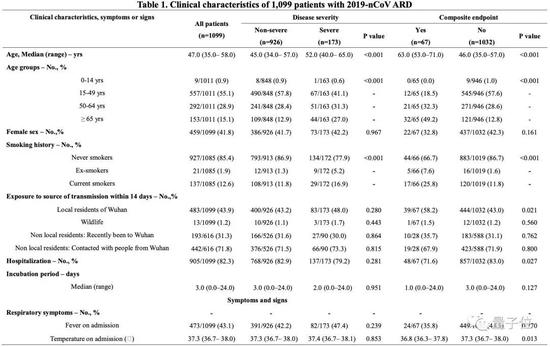
人口统计学和临床特征如下表所示。
2.09%是医疗工作者;1.18%的患者有接触野生动物史;31.30%有近期到过武汉;71.80%有接触过武汉人。
武汉市本地居民483例(43.95%)。武汉以外地区26.0%的患者最近没有去过武汉或与武汉人接触。
中位潜伏期为3.0天(范围为0至24.0)——要比此前研究发现的更短。
在本次研究中,联合全国多中心确诊1099例例患者数据来看,潜伏期最短为0天,最长可达到24天,中位数据为3天。
其中,值得注意的是,这个最长“24天”的潜伏期,也引发一定争议。
2019-nCoV ARD的诊断跨越整个年龄谱。中位年龄47.0岁(IQR, 35.0 ~ 58.0岁),女性占比41.9%,年龄在15岁以下的患者占0.9%。
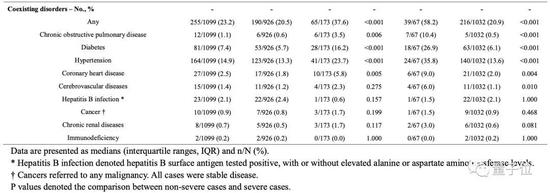
发烧(87.9%)和咳嗽(67.7%)是最常见的症状,而腹泻(3.7%)和呕吐(5.0%)很少见。25.2%的患者至少有一种潜在的疾病(即高血压、慢性阻塞性肺病)。
但他们发现,在患者感染新冠病毒的早期,只有43.8%表现出了发热症状,因此也得出结论:检测新冠感染患者病例,不能过分侧重于是否发烧。
入院时分别将926例和173例患者分为非严重组和严重亚组。两组之间的年龄差异很大。
此外,与非严重病例相比,重症病例中任何潜在的疾病明显更为常见(38.2% vs。 22.5%, P<0.001)。
两组患者的暴露史无明显差异(P>0.05)。
入院时放射学和实验室检查结果
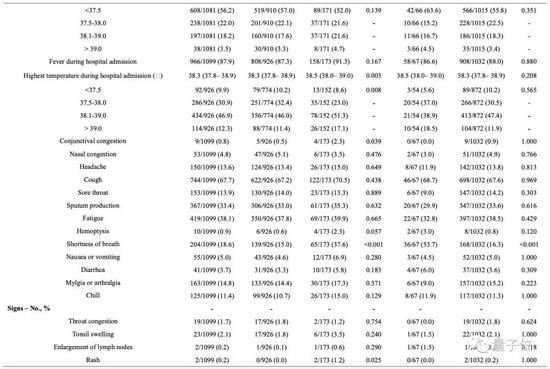
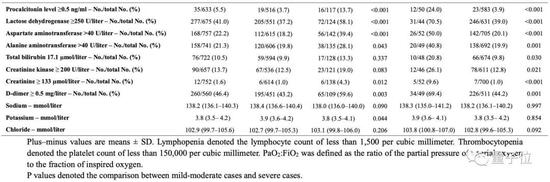
下表展示了患者入院时的放射学和实验室检查结果。840名病人在入院时接受了胸部计算机断层扫描,其中76.4%表现为肺炎,这也意味着,仅靠CT确诊新冠病毒感染准确率为76.4%。
926例重症患者中的221例(23.87%),和173例非严重患者中的9例(5.20%),并没有放射学异常表现,而是通过症状和RT-PCR阳性结果确诊(P<0.001),所以在诊断方面,需要多管齐下。
严重病例在胸部X光及电脑断层摄影上的影像异常较非严重病例更为明显(P<0.05)。
入院时,82.1%的患者淋巴细胞减少,36.2%的患者血小板减少。总体来说,33.7%的患者出现白细胞减少。
大多数患者表现出C反应蛋白水平升高,但丙氨酸氨基转移酶、天冬氨酸氨基转移酶、肌酸激酶和D-二聚体水平升高的情况较少见。
与非严重病例相比,严重病例具有更显着的数据异常,即白细胞减少,淋巴细胞减少,血小板减少,C反应蛋白水平升高(所有P值均小于0.05)。

治疗和并发症
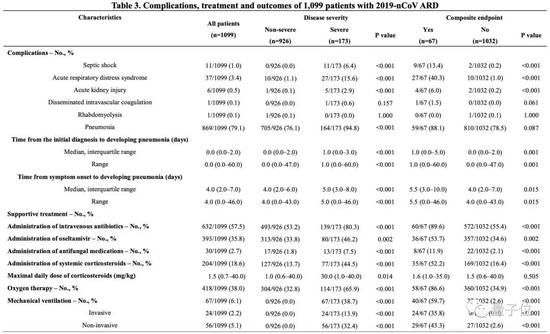
总体而言,分别有38.0%、6.1%、57.5%和35.8%的患者开始接受氧疗、机械通气、静脉注射抗生素和奥司他韦治疗。
18.6%的患者使用了全身性皮质类固醇,重症组比非重症组更多(44.5% vs 13.7%, p<0.001)。
5例重症患者采用体外膜氧合,非重症患者未采用体外膜氧合(P<0.001)。
住院期间最常见的并发症是肺炎(79.1%),其次是ARDS(3.37%)和休克(1.00%)。严重病例的并发症发生率明显高于非严重病例(94.8% vs。 72.2%,P<0.001),如下表所示。
临床结果
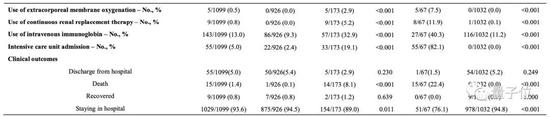
进入ICU、需要有创通气和死亡的患者比例分别为5.00%、2.18%和1.36%。这相当于67例(6.10%)患者达到复合终点,如上表所示。
单变量竞争风险模型的结果表明, 严重肺炎病例白细胞计数大于4000 /mm3,胸部X光检查间质异常与复合终点相关。
最后,他们也在论文中总结称,严格及时的流行病学措施,对于遏制疾病的迅速蔓延至关重要。
所以大家还是要戴好口罩,勤洗手,别到处乱跑~
钟南山团队也表示,他们也在继续努力寻找一种有效的治疗方法(例如,蛋白酶抑制剂,瑞德西韦,干扰素)来治疗这种新出现的急性呼吸道感染。